Por Agência Pública
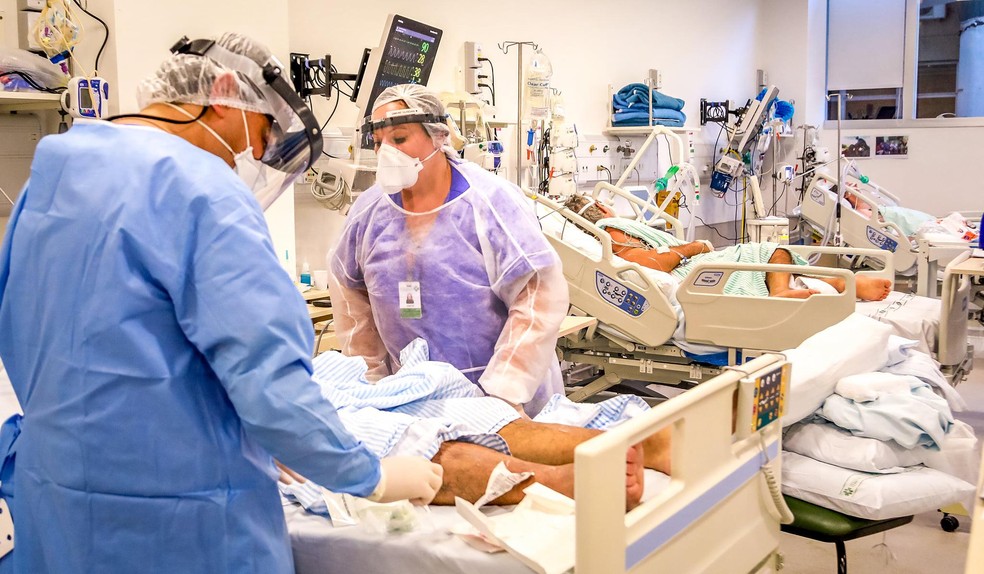
Naquela parte do Centro de Terapia Intensiva (CTI) do hospital há quatro leitos — e todos os quatro estavam ocupados naquele triste 18 de março de 2021. Juliana*, médica no hospital, realizava um procedimento em um dos pacientes, um homem de 64 anos em estado grave devido à covid-19. Em um segundo leito, outro homem intubado. Ao seu lado, uma paciente de 24 anos falecia. No quarto leito, um homem que recebia oxigênio pediu “pelo amor de Deus para não o deixarem morrer”. O nome real da médica foi preservado a pedido da fonte.
A cena dramática que Juliana presenciou deixou de ser exceção no CTI do Hospital das Clínicas da Universidade Federal de Minas Gerais, em Belo Horizonte. Há mais de uma semana, segundo ela, todos os leitos de CTI para covid-19 estão sempre ocupados, pacientes pioram em questão de horas, ficam internados por semanas, parte deles sai apenas quando morre. Essa realidade devastadora ganhou ainda um novo agravante: o temor da falta de medicações para manter a intubação de pacientes em estado grave. Segundo ela, a diretoria pediu para “segurar a mão” e alertou: “não faça o que não for necessário porque os remédios estão acabando”, relata.
O “kit intubação”, explica Juliana, é um conjunto de medicamentos fundamental para manter vivos pacientes intubados, ainda mais crucial no contexto da covid-19, que necessitam de uma quantidade grande de medicação por longos períodos. “O paciente com covid fica totalmente fora do controle da sua respiração, as pessoas precisam estar muito bem sedadas”.
Além dos sedativos, como explica a médica, pacientes intubados precisam de bloqueadores neuromusculares, isto é, medicamentos que interrompem o funcionamento normal dos impulsos nervosos nos músculos envolvidos na respiração. Isso ocorre porque o corpo do paciente intubado não pode “respirar normalmente” — quem precisa realizar essa função é a ventilação mecânica. Sem os bloqueadores, o corpo compete com a máquina e o tratamento não funciona.
“A matemática do covid é cruel. É uma doença que piora rápido, contamina muito e depende de assistência médica avançada por longos períodos: é isso que está colapsando o sistema de saúde”, avalia.
“Se esses remédios acabam, o paciente morre sufocado. Estamos no caos. As pessoas estão com medo. Nós estamos surtando”, desabafa Juliana.
O alerta no Hospital das Clínicas de Belo Horizonte ecoa em todo o país: chefes de CTIs, diretores de hospitais e secretários de saúde têm apontado que estoques de medicamentos para intubação estão no limite. No dia 18 de março, entidades do setor de hospitais privados e a Associação Médica Brasileira (AMB) se reuniram com o Ministério da Saúde para apontar déficit de anestésicos e outros medicamentos para intubação de pacientes com covid-19.
No dia seguinte, a Agência Nacional de Vigilância Sanitária (Anvisa) publicou nota reconhecendo “situações de falta de produtos necessários para a intubação”. No mesmo dia, o Ministério da Saúde publicou uma série de medidas para evitar o desabastecimento, incluindo simplificar processos de importação desses medicamentos. De acordo com reportagem da CNN, em agosto do ano passado o Ministério da Saúde cancelou uma compra internacional de medicamentos do “kit intubação”.
A Agência Pública procurou o Hospital das Clínicas mineiro, que informou via assessoria que “não há registros de falta de medicamento no HC, mas a gestão alerta as equipes sobre o risco, tendo em vista a situação do país”. O hospital respondeu que atualmente está com 97% de ocupação no CTI.
Cada plantão é uma nova batalha para Sandra*, enfermeira que trabalha no CTI da maior emergência pública do Norte e Nordeste, o Hospital da Restauração, no Recife (PE). Faltam leitos, medicamentos e sedativos. A enfermeira nunca sabe se terá insumos e medicamentos suficientes para os tratamentos recomendados pelos médicos ou se precisará agir no improviso.
“Um dia tem remédio, no outro acaba. É como uma loteria. Um paciente pode ter o remédio e o outro não”, diz. “Há mais de duas semanas estamos sem sedativos como Midazolam, Succinill, Fentanil e Rocurônio. Quando falta, as equipes médicas recomendam anestésicos mais fortes, a exemplo do Propofol, geralmente empregado em cirurgias”, explica.
Na semana passada, ela precisou correr para buscar um ventilador pulmonar em outra ala do hospital. Não havia mais equipamentos disponíveis na UTI e um paciente de aproximadamente 35 anos precisava ser intubado.
Também não há monitores hospitalares suficientes para acompanhar os sinais vitais dos pacientes em estado grave. Segundo Sandra, pelo menos seis dos cerca de 30 pacientes com covid-19, internados na sala vermelha da emergência, estão sem esses monitores.
“O médico decide quem vai ficar monitorado a depender da gravidade. Já aconteceu do paciente vir a óbito e as equipes só perceberam depois de algum tempo, porque os batimentos cardíacos e a respiração não estavam sendo monitorados continuamente”, conta.
Sandra está na linha de frente dos atendimentos do hospital desde o começo da pandemia, mas preferiu não se identificar por medo de perder o emprego. “Já briguei muito por ver essas coisas erradas”. Ela suspirou cansada em vários momentos da entrevista à Agência Pública e disse que a situação está bem pior do que no ano passado. “Os hospitais estão superlotados. Então, os pacientes terminam chegando em estado muito grave na UTI, porque demoram para conseguir vaga. Também são pacientes mais jovens, com 30 a 40 anos.”
Oficialmente o hospital tem 60 leitos na Unidade de Terapia Intensiva (UTI). Mas os pacientes com covid-19 estão dividindo o ambiente com outros na emergência clínica, segundo Sandra. “Não tem espaçamento dos leitos, é menos de um metro. Infectados e não infectados dividem as fontes de oxigênio. Ou seja, se a pessoa chega lá sem covid-19, vai pegar”, conta.
Máscaras não-reinalantes, que melhoram a oxigenação nos casos menos graves, também estão em falta, segundo a enfermeira, assim como os espaçadores, importantes para desobstruir os pulmões dos pacientes sem expor às equipes de saúde a um maior risco de contaminação. “A gente aplica os medicamentos diretamente na boca do doente, gerando aerossóis (partículas de saliva e secreções) que podem contaminar todos ao redor.”
A presidente do sindicato dos médicos de Pernambuco, Cláudia Andrade, diz que a falta de sedativos e bloqueadores neuromusculares é realidade também em outros hospitais do SUS e da rede complementar em Pernambuco, que já estão colapsados em termos de leitos e equipamentos. “Os estoques estão acabando enquanto o número de infectados só cresce. É inconcebível que, depois de um ano de pandemia, não se tenha tido planejamento adequado e que tenhamos pessoas morrendo por conta desse despreparo”, criticou.
Por nota, a secretaria de Saúde de Pernambuco informou que “tem monitorado permanentemente os estoques dos insumos” e que “não há relato de desabastecimento em unidades”, apesar do depoimento da enfermeira do Hospital da Restauração e da presidente do sindicato dos médicos local. A secretaria sustenta que o atual estoque de suprimentos de Pernambuco “tem capacidade para prover a rede por até três meses” e que “o setor de suprimentos do Hospital da Restauração disse que não há falta de medicamentos ou insumos hospitalares”.
A nota ainda diz que a secretaria de Saúde de Pernambuco está “agilizando processos de aquisição e realizando compras para evitar a falta de medicamentos e materiais.”
Risco de falta de medicamentos, respiradores e oxigênio preocupa profissionais em todo o país
No limite ou depois dele — assim profissionais de saúde de diversos estados do país descrevem à reportagem a situação atual em hospitais e unidades de pronto-atendimento.
“Os estoques de intubação estão acabando. Temos somente para mais 30 dias”, contou Laura Kirsch, médica residente da terapia intensiva do Hospital das Clínicas de Porto Alegre, do SUS. Geralmente esses estoques são mantidos em níveis maiores, para cobrir ao menos 60 dias.
O Hospital das Clínicas é um dos maiores da capital gaúcha. Tem, atualmente, 135 leitos de UTI dedicados para covid-19, além de leitos de emergência, todos lotados. “A demanda por UTI é maior do que damos conta. Então, os pacientes estão sendo selecionados pelas equipes médicas, considerando gravidade e outros fatores”, contou.
Se as internações continuarem aumentando, a médica alerta que a quantidade de respiradores da unidade não será suficiente para atender os casos agudos.Ela também diz que também podem faltar outros insumos, como bolsas de diálise, tratamento usado para filtrar o sangue quando há falhas na função renal. “Sabemos que essas bolsas já estão em falta no mercado.”
Por Assessoria de Imprensa, o Hospital das Clínicas de Porto Alegre informou que os estoques da unidade “estão sendo monitorados diariamente através de um dashboard (painel) de controle” e que até o momento “está sendo cumprida a agenda de entregas dos fornecedores na sua integralidade”. O médico Renato Bandeira de Melo, que faz parte do comitê nacional de alocação de recursos em esgotamento durante a pandemia — um grupo que reúne médicos de vários estados — e é médico e professor do serviço de medicina interna do Hospital de Clínicas, confirmou o esgotamento dos leitos na unidade. Ele explicou que a seleção dos pacientes segue o protocolo nacional publicado em maio do ano passado, no meio da pandemia, por quatro sociedades — Associação de Medicina Intensiva; Associação de Medicina Emergência Brasileira; Sociedade Brasileira de Geriatria e Academia Nacional de Cuidados Paliativos.
“Nesse cenário de esgotamento de recursos, apesar de todos os esforços de aumento de leitos e direcionamento das equipes, chegamos ao limite. No Hospital das Clínicas de Porto Alegre temos cerca de 25 pacientes em ventilação mecânica — ou seja, já intubados, na unidade de emergência, mas que deveriam estar em CTI”, conta o médico. Segundo ele, a priorização de pacientes é uma medida para salvar o maior número de pessoas e deve seguir critérios técnicos e éticos, respaldados por conselhos e comissões de bioética. “Esses protocolos nos ajudam a direcionar os leitos para quem tem mais expectativa de sobrevida. Idade não pode entrar no critério de seleção, nem gênero ou outros aspectos sociais. O que é levado em conta na hora de decidir é o critério técnico, uma ponderação entre a gravidade e as chances de sobrevivência”, explica.
Em São Paulo, profissionais de saúde em Unidades de Pronto Atendimento (UPAs) temem não ter como dar continuidade ao tratamento de pacientes com o aumento da demanda. Segundo reportagem, hospitais públicos do estado têm “kit intubação” para mais uma semana,
Carla* atende na triagem de pacientes de uma UPA na capital e vê diariamente o aumento do fluxo de pacientes. “Os hospitais da região fecharam as portas do pronto-socorro porque agora estão atendendo só covid. Acabou que a UPA ficou sobrecarregada, o fluxo está bem mais alto”, diz.
A unidade em que trabalha contratou mais plantonistas e isso “ajudou um pouco a não colapsar”, mas existe a incerteza sobre a continuidade do tratamento de pacientes, inclusive os que não estão internados por covid-19, mas estão em estado grave. Ela conta que, apesar do sistema “dar conta” do atendimento inicial, “tem muita gente internada esperando vaga fora [da UPA], porque as UTIs estão cheias. Ao menos estamos conseguindo prestar atendimento inicial. Agora se vamos conseguir dar continuidade, não sabemos porque depende da transferência dos pacientes”
À Pública, a assessoria do Conselho Regional de Enfermagem do estado afirma que recebeu desde a semana passada três denúncias de falta de medicamentos para a intubação de pacientes em unidades de saúde na capital, mas que estão sendo apuradas em sigilo.
Se antes eram escassas vagas em UTI no SUS, agora simplesmente não há, diz médica.
No Hospital das Clínicas da UFMG, o cenário é diferente do início da pandemia. Para Juliana, o que já foi ruim, piorou. Ela conta que, diferente do que aconteceu em 2020, há cada vez mais adultos e jovens entre os internados. E justamente com pessoas mais jovens ocorre um paradoxo: como costumam sentir sintomas mais leves que idosos, alguns chegam aos hospitais já com um quadro grave de comprometimento pulmonar.
“Vi um caso de uma paciente com 20 e poucos anos. Fez tomografia em um dia, estava com 25% do pulmão acometido, o que é considerado ok, estava bem. No dia seguinte, deu queixa de estar mais cansada, mas ainda sem queixar falta de ar. Fez outra tomografia: 75% do pulmão tomado em 36 horas”, relata.
A médica explica que apesar de normalmente já serem escassas as vagas de CTI no SUS, nunca viveu uma lotação como a atual em nove anos de trabalho.
“Quando era residente e estava de plantão, eu chegava à noite e dava uma ronda nos pacientes. Eu via os pacientes com diagnósticos que têm uma tendência maior a dar problema, via quem estava no oxigênio, quem estava respirando. Se tinha um paciente mais grave, já pedia exames, avisava as equipes. Eu tinha algum controle sobre a enfermaria. Agora não há previsibilidade nenhuma. De manhã você tem 50 pacientes estáveis, recuperando, dali a 6 horas o mundo cai e vários pacientes ‘vão para o tubo’, às vezes os que você menos esperava”, conta.
“Afundar” é o jargão que médicos utilizam para uma piora grave no quadro de saúde. “O paciente afunda muito rápido. De manhã está no oxigênio, está bem, estável, a tarde ele afunda”, diz.






Nenhum comentário ainda, seja o primeiro!